ECICEP + MAIS en APS: cómo partir bien (RUI vs RCE) y dejar un registro clínico sólido
Esta entrada está pensada para el equipo de salud. Aquí dejamos definiciones claras, el Marco Operativo ECICEP 2025, un flujo de trabajo, un checklist de registro y recursos oficiales/locales para resolver dudas frecuentes.
Nota: RUI no reemplaza el registro clínico. Es apoyo para estandarizar, orientar y facilitar redacción/decisión. La evidencia formal queda en RCE (Rayen) y debe permitir respaldo/continuidad (incluyendo REM cuando corresponda).
Índice
- Por qué “partir bien” cambia el resultado
- Definiciones clave: ECICEP, MAIS, RCE y RUI
- Marco Operativo ECICEP 2025: qué exige en la práctica
- Flujo de trabajo recomendado (de la atención al registro)
- Checklist de registro “a prueba de auditoría”
- Errores comunes y cómo evitarlos
- Seguimiento/telecuidado y automanejo
- Recursos oficiales y locales (enlaces a la vista)
- Preguntas frecuentes del equipo
- Flujograma (Marco Operativo ECICEP 2025)
Por qué “partir bien” cambia el resultado
En ECICEP/MAIS el desafío no es solo “hacer una atención”, sino sostener un proceso continuo: objetivos realistas, acuerdos, seguimiento y coordinación. Si el inicio es débil (sin diagnóstico claro, sin estratificación, sin acuerdos y sin registro coherente), lo que sigue se vuelve confuso y difícil de auditar.
Definiciones clave (sin enredos)
Si te quedas con una idea: RCE es donde queda la evidencia clínica oficial. RUI es una herramienta de apoyo que te ayuda a ordenar, estandarizar y redactar mejor (pero no “sustituye” el registro clínico).
ECICEP y MAIS
- ECICEP: estrategia para cuidado integral centrado en la persona, especialmente útil en multimorbilidad y necesidades complejas.
- MAIS: modelo de atención integral con enfoque familiar y comunitario; refuerza continuidad, intersectorialidad y coordinación.
RCE (Rayen) vs RUI (MIAPS)
RCE (Registro Clínico Electrónico)
- Es el registro legal y clínico de la atención.
- Debe contener: motivo, evaluación, análisis, plan, educación/acuerdos, derivaciones, seguimiento y responsables.
- Es la fuente para auditoría, continuidad de cuidados y trazabilidad.
Ejemplo: evolución clínica, diagnósticos, prestaciones, indicaciones y acuerdos registrados en ficha.
RUI (Registro Único Integrado – herramienta MIAPS)
- Es un generador/organizador para estructurar contenido clínico y educativo.
- Facilita: clasificación/estratificación, texto sugerido, semáforos, checklist y “resultado final para pegar”.
- Apoya un lenguaje común del equipo y reduce omisiones (pero no es la ficha).
Ejemplo: salida “texto sugerido para ficha” + recordatorios de elementos mínimos.
Marco Operativo ECICEP 2025: qué exige en la práctica
El Marco Operativo ECICEP 2025 organiza el cuidado integral centrado en la persona y define un proceso continuo sustentado en: estratificación por riesgo, modalidades de atención ECICEP y continuidad del cuidado en red. Para el equipo, esto se traduce en decisiones y registros consistentes.
1) Enfoque persona–familia–comunidad (para orientar la entrevista)
- Explorar salud/enfermedad y la experiencia de padecerla (qué le preocupa hoy).
- Comprender a la persona en sus dimensiones clínica, funcional, psicosocial y familiar (barreras/recursos).
- Incorporar comunidad/red (recursos comunitarios, redes de apoyo, coordinación de cuidados).
2) Modalidades ECICEP (para sostener continuidad)
- Ingreso integral: establece línea basal y prioriza problemas; inicia/actualiza el PCI.
- Control integral: reevaluación + avance de acuerdos + ajustes del PCI.
- Seguimiento a distancia: monitoreo entre controles para sostener automanejo y adherencia.
- Gestión de acompañamiento / gestión de casos: coordinación activa para G2–G3 o barreras relevantes.
- Transición del cuidado (PDE): continuidad en red frente a urgencias, hospitalizaciones, altas y derivaciones.
Acceso directo al documento: Marco Operativo ECICEP 2025 (PDF).
Flujo de trabajo recomendado
Objetivo: que la atención y el registro cuenten una misma historia clínica, clara y verificable.
- Revisión previa (cuando aplica): analizar ficha/historia clínica y eventos de red recientes para llegar con foco definido.
- Preparación breve: revisar antecedentes, exámenes, alertas, adherencia y red de apoyo (si corresponde).
- Motivo y foco: 1–2 frases concretas, coherentes con el problema principal del día.
- Evaluación integral: clínica + funcional + psicosocial (según rol y pertinencia).
- Clasificación/estratificación (si aplica): definir nivel de necesidad y foco de seguimiento.
- Definir modalidad ECICEP: ingreso / control / seguimiento a distancia / gestión de caso / transición del cuidado (PDE) según riesgo y barreras.
- Toma de decisiones compartida: acuerdos realistas; evitar “indicaciones sin negociación”.
- Plan y seguimiento: qué se hará, quién, cuándo y cómo se evaluará.
- Registro en RCE: dejar evidencia con estructura mínima + acuerdos + continuidad.
- Uso de RUI (opcional): ordenar información y pegar el texto final en RCE, asegurando coherencia con el PCI.
Registro breve, completo, coherente y con acuerdos medibles.
Mucho texto sin orden: cuesta auditar, cuesta continuar, se pierde el plan.
Plan sin evaluación; educación sin acuerdos; acuerdos sin seguimiento.
Flujograma (Marco Operativo ECICEP 2025)
Referencia visual para alinear modalidad ECICEP, continuidad del cuidado y trazabilidad del proceso.
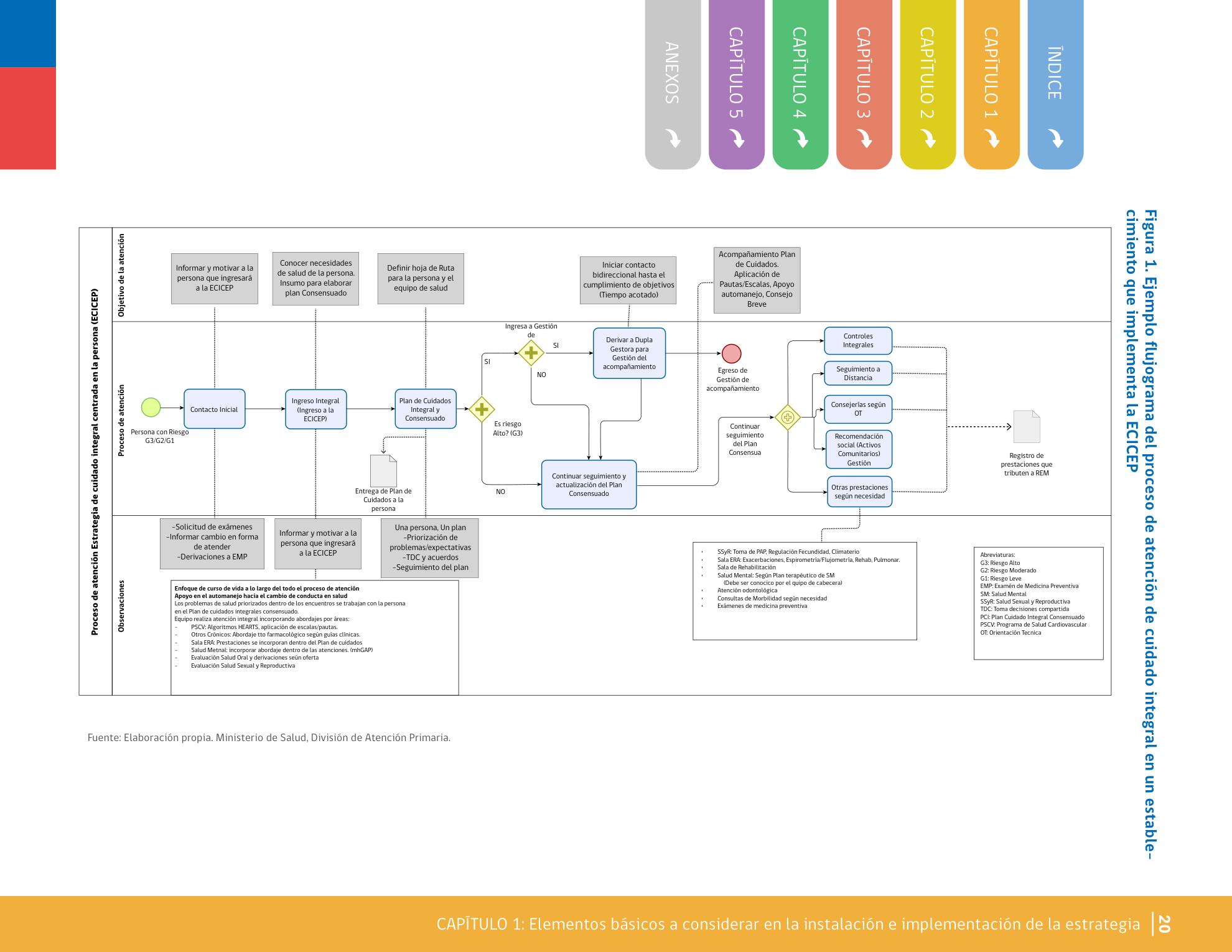
Checklist de registro “a prueba de auditoría”
Úsalo como estándar mínimo. Ajusta según rol (médico/a, enfermería, nutrición, kinesiología, TENS, trabajo social, etc.).
1) Identificación y contexto
- Problema/motivo (1–2 frases, sin ambigüedad).
- Antecedentes relevantes del día (síntomas, exámenes, tratamiento, adherencia).
- Si aplica: red de apoyo, cuidador/a, barreras de acceso, determinantes sociales.
2) Evaluación y análisis
- Evaluación clínica pertinente (signos, medidas, escalas según necesidad).
- Problemas priorizados (no una lista infinita: 1–3 focos).
- Riesgos/alertas y criterio de urgencia si corresponde.
3) Plan y acuerdos
- Objetivo(s) concretos (qué cambia y cómo se medirá).
- Intervención (indicaciones claras, educación, derivaciones).
- Acuerdos: “qué hará la persona” + “qué hará el equipo”.
4) Seguimiento
- Plazo y modalidad (presencial/telefónico/mixto).
- Criterios de control: qué verificar (síntomas, adherencia, exámenes, metas).
- Responsable(s) y coordinación (equipo, SOME, interconsulta, etc.).
Sugerencia práctica: si usas RUI, pega en RCE el “resultado final” y revisa que incluya (motivo + evaluación + plan + acuerdos + seguimiento).
REM + Registro de actividades (Rayen): estándar mínimo (respaldo de producción)
- RCE (Rayen) es el registro oficial: lo realizado debe quedar documentado en evolución + formularios pertinentes.
- Control integral ECICEP: registrar como “Control integral de personas con condiciones crónicas / control ECICEP” y asegurar respaldo de producción (p. ej., REM A01, Sección F, según corresponda).
- En cada control: motivo/evolución, reevaluación clínica/funcional pertinente, avance de acuerdos del PCI (adherencia y barreras), ajustes del PCI/plan, y derivaciones/coordinaciones con red/comunidad.
- Seguimiento a distancia: registrar como atención ECICEP (tipo de contacto, motivo, síntesis clínica/psicosocial, revisión de acuerdos, nuevos acuerdos y próximo paso).
- Gestión de acompañamiento / Gestión de casos: acciones del/la seguidor(a) de caso deben quedar trazables (coordinación, facilitación de acceso, resolución de barreras, seguimiento de acuerdos).
Regla práctica: lo que no está en RCE no existe; lo que no se refleja en la vista integrada (RUI), el equipo no lo visualiza para planificar continuidad.
Errores comunes (y la corrección simple)
- Error: “Se educa” sin qué, sin acuerdos.
Mejor: educación + 1–2 acuerdos medibles + barreras identificadas. - Error: plan sin justificación.
Mejor: una línea de análisis (“por X y Y, se decide Z”). - Error: copiar y pegar textos largos genéricos.
Mejor: plantilla breve + personalización (contexto real + barreras + acuerdo específico). - Error: no dejar seguimiento definido.
Mejor: plazo + modalidad + criterio de evaluación. - Error: confundir herramienta (RUI) con ficha (RCE).
Mejor: usar RUI para ordenar; el cierre clínico queda en RCE.
Seguimiento / telecuidado y automanejo (cuándo suma y cómo usarlo bien)
En condiciones crónicas, parte del resultado ocurre “entre controles”. El seguimiento remoto puede reforzar automanejo, adherencia, comprensión de indicaciones y continuidad. Úsalo con objetivos claros, no como “llamadas al azar”.
- Definir propósito del contacto (recordatorio, resolución de dudas, adherencia, resultados, alarma).
- Registrar en RCE: motivo del contacto + contenido + acuerdo + próximo paso.
- Si usas mensajes/automatización: mantener lenguaje profesional y trazable (qué se envió y por qué).
Video ECICEP (audiovisual)
Si no carga por restricciones de red, usa el enlace directo: abrir en YouTube.
Recursos oficiales y locales (a la vista)
Dejamos los accesos directos como “fuente única” para el equipo.
Carpetas Drive
Tip Si quieres, puedo dejar aquí un botón adicional para “Anexos/Formatos Rayen” cuando tengas esa carpeta consolidada.Normativa / material técnico
Embeds opcionales (para “todo en una página”)
Estos visores funcionan mejor cuando el Drive está con permiso “cualquiera con el enlace puede ver”.
Marco Operativo ECICEP 2025 (visor)
OT ECICEP (visor)
Infografía estratificación local (visor)
Protocolo local (visor opcional)
Si el visor no carga por permisos, deja solo el botón (arriba) y listo.
Preguntas frecuentes del equipo
¿Cuándo uso RUI y cuándo registro directamente en RCE?
Usa RUI cuando necesites ordenar información, estandarizar el texto, aplicar semáforos/checklists o generar un “resultado final para pegar”. El registro oficial y trazable debe quedar en RCE (Rayen), especialmente evaluación, decisiones, indicaciones y acuerdos.
¿Qué es lo mínimo que debe quedar en la ficha para continuidad y auditoría?
Motivo claro + evaluación pertinente + análisis breve (por qué se decide lo que se decide) + plan con acuerdos + seguimiento definido (plazo/modalidad/criterio).
¿Cómo evito que el registro sea “mucho texto y poco contenido”?
Prioriza 1–3 problemas, escribe en bloques (evaluación → decisión → acuerdo → seguimiento) y evita párrafos genéricos. Si copias un texto sugerido, personalízalo: contexto real + barreras + acuerdo específico.
¿Puedo usar el Marco Operativo/OT como respaldo en la práctica?
Sí, como referencia técnica para alinear criterios del equipo. En la ficha, lo importante es que se vea el razonamiento clínico aplicado al caso, la modalidad ECICEP utilizada, y el plan/acuerdos con seguimiento.
Cierre operativo
Si esta entrada logra resolver dudas, el equipo debería poder: (1) distinguir RUI de RCE sin confusión, (2) alinear la atención al Marco Operativo ECICEP 2025, (3) dejar registro consistente para continuidad y auditoría, y (4) respaldar adecuadamente la actividad (incluyendo REM cuando corresponda).
Si quieres, después agregamos una sección corta de “Registro por modalidad” (Ingreso/Control/Seguimiento/Gestión/VD) con ejemplos breves de frases “pegables”.
